
Родители часто обращаются к доктору, когда замечают у ребенка небольшое отклонение в форме стопы. При попытке хождения, нижние конечности у малыша расходятся в разные стороны, как-бы уходя в бок. Врачи данный дефект называют плоско-вальгусной стопой. Если не предпринимать никаких действий, то заболевание приобретает прогрессирующий характер, приводящий к инвалидности.
Вальгусная деформация стопы у детей
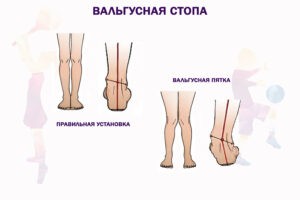
Вальгусная стопа — это ортопедическая патология, диагностируемая у детей на фоне изменения оси свода стоп. Таким образом больной, опирается на первый плюснефаланговый сустав, что приводит к его быстрому износу. При затяжной болезни на месте пораженного хряща возникает нарастание «косточки».
Происходит искривление нижних конечностей, бедер, таза, путем смещения центра тяжести на внутреннюю зону подошвы. При попытке соединить колени вместе, между лодыжками образуется просвет до пяти сантиметров. Внешний вид голени напоминают букву «Х».
Причины формирования вальгусной деформации
Заболевание имеет врожденный или приобретенный характер. Если патологию удалось диагностировать до года у ребенка, то следует считать, что начало ее формирования происходило еще в утробе матери.
На причины врожденного фактора развития плоско-вальгусной стопы влияет:
- генетическая предрасположенность (способность передаваться по наследству). Например, такое проявление дефекта, как «стопа-качалка» или «вертикальный таран», исправляется путем хирургического вмешательства,
- неправильное положение или избыточная масса тела ребенка,
- перенесенные инфекции во время беременности,
- травма, полученная во время родов,
- нерациональное питание и недостаток кальция в организме матери.
Если имеются предпосылки, то с первых месяцев жизни важно следить за состоянием формирования костей у малыша. При проявлении первых признаков патологии врач назначает лечение, чтобы предотвратить другие изменения в опорно-двигательном аппарате.
Приобретенные факторы формируются за счет:
- слабого состояния мышечной системы и сухожилий,
- ношения неудобной жесткой обуви (чаще всего закрытой). Особенно это касается детей младшего возраста, склонных к полноте,
- травмы нижних конечностей, разрыв связок, переломы, вывихи суставов,
- дефицита важных витаминов, участвующих в формировании костной системы (витамин Д и кальций).
Одна из основных причин формирования плоско-вальгусной стопы является неправильная обувь. Ребенок только начинает делать первые шаги, а ему уже приходится носить твердые сандалики. Это приводят к расслаблению мышц, не давая должным образом правильно функционировать.
Поэтому в рекомендациях часто можно услышать — по возможности дать ребенку много ходить босиком по неровным поверхностям с разными выпуклостями. Тогда мышцы будут находиться в нормальном тонусе, распределяя равномерно нагрузку по всей стопе.
Признаки и симптомы вальгусной стопы
На начальном этапе формирования нижнего свода стопы редко удается спрогнозировать развитие заболевания. Но есть первые признаки, которые должны насторожить родителя и дать повод обратиться к врачу:
 Болезненность, припухлость, отеки в области голени. Особенно это наблюдается к концу дня.
Болезненность, припухлость, отеки в области голени. Особенно это наблюдается к концу дня.- Изменение походки. Проявляется в виде неуклюжести и шатания. Малыш при ходьбе начинает «шаркать» ножками, подгибать в разные стороны от себя.
- Ноги у ребенка быстро устают. Он становится плаксивым. Чаще всего просит занять положение сидя. Мало двигается. Для него «бег», активные действия приобретают пассивный характер.
- При обследовании наблюдается уплотнение и утолщение на внутреннем крае стопы из-за неправильной постановки ноги.
- У подростков выявляется искривление позвоночника за счет неправильного распределения веса при движении тела. При этом могут возникать боли в позвоночнике.
- У детей старшего возраста частым проявлением служат мозоли и натоптыши в области среднего свода стопы. Симптом вызван нарушением кровотока нижней конечности, систематическим повреждением эпидермиса кожного покрова.
Степени деформации и диагностика
Деформация заднего отдела при плоско-вальгусной стопе классифицируется по четырем стадиям. Основной показатель определяется по установке пятки к оси голени:
- I стадия — отклонение небольшое: 10-15°. Имеется плоскостопие, но без деформации и болевого синдрома. Иногда наблюдается тендовагинит. Корректируется с помощью подбора специальной обуви и ЛФК,
- II стадия — угол составляет 15-20°. Отличием от первой является уже заметная деформация пяточной кости и таранно-ладьевидного сустава вправляемые вручную. Лечение включает в себя консервативную терапию. В редких случаях доктор использует методы медиализирующей остеотомии и операцию Коттона,
- III стадия — превышает норму на 20-30°, устраняется с помощью фиксации. Проводится комплексная и консервативная терапия. Врач может назначить трехсуставный артродез,
- IV стадия — отклонение от нормы составляет более 30°. Кроме стопы страдает еще голеностопный сустав. Рентгенограмма указывает на несостоятельность дельтовидной связки со значительным боковым наклоном таранной кости. Применяется оперативное вмешательство хирургическим путем.
Определить степень тяжести развития заболевания предоставляется возможным только при регулярном плановом осмотре врачом-ортопедом. Доктор проводит обследование по общепринятой методике. Для заключения выдает направление сделать рентгенографию в трех проекциях стопы и пройти полную лабораторную диагностику.
При осмотре врач уточняет анамнез заболевания. Определяет мобильную (физиологическое, патологическое плоскостопие) или регидную (подошва имеет закругленную выпуклость) формы деформации.
Обязательно оценивается подвижность в коленных, локтевых и лучезапястных суставах. Для этого в исследовании применяют специальные визуальные и мануальные тесты. В практике используется тест Jack, вставание на цыпочки, определяется степень пассивной эверсии и инверсии стопы. Учитывается наличие болезненности сустава.
Доктора с продолжительным опытом работы считают, что при безболевом синдроме не требуется специального лечения. Рекомендуется вести здоровый образ жизни, чаще ходить босиком, отдавать предпочтение нежесткой обуви.
Лечение вальгусной стопы
При рождении у человека отсутствуют своды стоп. Формируются они медленно к пяти годам. Родители допускают ошибку, когда пытаются ускорить процесс самостоятельного хождения малыша с помощью разных приспособлений. Это приводит к деформации нижних конечностей.
 При первой степени заболевания и детям, которые входят в группу риска, предписано регулярно проводить профилактические меры. Они включают в себя: полноценный сон, рациональное питание, закаливание, прием витаминов и микроэлементов для суставов. Важное внимание уделяется индивидуальному подбору ортопедической обуви.
При первой степени заболевания и детям, которые входят в группу риска, предписано регулярно проводить профилактические меры. Они включают в себя: полноценный сон, рациональное питание, закаливание, прием витаминов и микроэлементов для суставов. Важное внимание уделяется индивидуальному подбору ортопедической обуви.- Для лечения второй и третьей — показана консервативная терапия, направленная на укрепление связок и мышц. В процедуры входит: массаж, ножные ванночки, электрофорез, магнитотерапия, обертывание парафином, лечебное плавание и гимнастика. Прежде всего они способствуют восстановлению анатомической формы стопы и функций нижних конечностей.
- В лечение четвертой степени входит необходимость хирургического вмешательства. К операции допускают, если после трехмесячного курса консервативная терапия не показала положительную динамику. Чаще проводят при врожденной патологии. Современные методы оперативного лечения позволяют эффективно корректировать вальгусную деформацию тяжелой степени.
Во всем мире известно более 150 хирургических метода лечения вальгуса. Их основная цель — уменьшить свод угла между плюсневыми костями. Это позволяет поставить на правильную позицию большой палец. Процесс восстановления составляет после операции 2-3 месяца. В дальнейшем корректируется обязательным ношением специализированной ортопедической обуви.
Противопоказания для занятий спортом
Умеренные физические нагрузки при плоско-вальгусной деформации способствуют укреплению связок и мышечного корсета, улучшают кровообращение. Но стоит быть весьма осторожными в выборе определенного вида спорта. Не допускаются к занятиям спортом лица, имеющие следующие показания:
- III-IV стадии плоско-вальгусной стопы и выраженного плоскостопия.
Если на одной ноге II стадия заболевания, на другой I, то заключение делается по той ноге, где есть значительное отклонение. Допускаются, но имеются некоторые ограничения для спортивных занятий при I и II стадии заболевания. Не рекомендованы нагрузки, смещающие центр тяжести опорно-двигательного аппарата.
Предпочтение следует отдавать именно симметричным упражнениям. При таком подходе будут задействованы одинаково мышцы обеих сторон тела.
Полезно заниматься плаванием, беговыми лыжами, конным спортом, легкой атлетикой, танцами. Также пойдут активные занятия волейболом, каратэ, прыжки со скакалкой. Езда на велосипеде разрешена с условием, что сиденье будет поднято высоко. Таким образом, чтобы ребенок мог бы нажимать не на всю область стопы, а только передним отделом.
Категорически запрещено использовать: скейтборд, самокат, роликовые коньки, сноуборд, теннис, бадминтон, фигурное катание. Противопоказаны активные игры — футбол и баскетбол. Ребенок при таких нагрузках опирается на одну ногу или руку, что недопустимо при деформации стоп. Также не подойдут упражнения на растяжку, активно использующие в балете или художественной гимнастике.
Вывод
Плоско-вальгусная патология является медленно прогрессирующим заболеванием. Все методики лечения направлены на купирование симптомов и облегчение жизни пациенту. Хирургическое вмешательство также не устраняет патологические причины, а лишь замедляет процесс возникновения деформации.
Стопа у ребенка полностью формируется к 10-12 годам. Родителям важно не упустить это время. Обязательно нужно следить за развитием и изменениями в костной системе, учитывая возрастные нормы. При обнаружении отклонений, благодаря своевременному лечению, можно избежать тяжелых последствий в зрелом возрасте.






