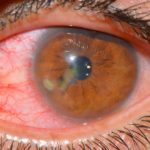
Воспалительные процессы могут затрагивать практически любые составляющие зрительного аппарата. Так, поражение склеры может вызвать серьезное заболевание – склерит глаза, причины возникновения которого могут быть не только внешними, но и внутренними. Опасность патологии состоит в возможном возникновении осложнений, которые в тяжелой форме способны привести к слепоте. Однако грамотно и своевременно подобранный комплекс терапевтических мер способен предотвратить их появление и полностью устранить патологию без серьезных последствий.
Описание патологии, механизм прогрессирования
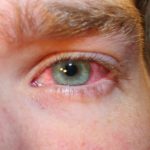
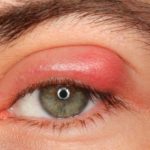
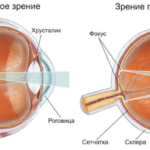
Склерит – опасное заболевание воспалительного характера, поражающее белки глаз и их роговую оболочку. По мере прогрессирования патология постепенно застрагивает более глубокие слои склеры и эписклеральные сосуды, что становится затем основной причиной возникновения осложнений заболевания. Во время развития склерита на белках глаз образуется яркое красное пятно, возникает болезненность и дискомфорт.
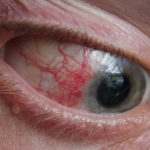
Сложности при заболеваниях склеры на этапе диагностики и лечения могут вызвать проблемы, связанные со сходством патологии с конъюнктивитом и иными воспалительными процессами. Кроме того, склерит может стать следствием активного прогрессирования иных заболеваний. В группе риска находятся женщины в возрасте от 30 до 50 лет. Однако патология разных форм встречается также у мужчин всех возрастов, а также у детей.
Классификация патологии
Склерит классифицируют в зависимости от типа воспаления и локализации протекания. В первом случае выделяют следующие разновидности поражения:
- Узелковый. На месте образования наблюдается формирование красного пятна и так называемых видимых узелков.
- Диффузный. В данном случае опасность заболевания представляет большая площадь поражения.
- Некротизирующий. При прогрессировании склерита данного типа обычно не наблюдается болевого синдрома и выраженных неприятных ощущений. Однако постепенно по мере течения болезни ткани отмирают и истончаются, что в дальнейшем приводит к их разрыву.
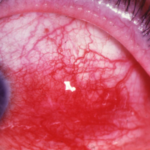
По месту локализации также выделяют:
- Передний склерит. Данный тип склерита обнаружить проще всего, поскольку воспаление в этом случае формируется на видимой части глазного яблока.
- Задний. Воспалительные процессы в этом случае протекают изнутри, что существенно затрудняет диагностику патологии.
От вида и локализации склерита будут зависеть не только принимаемые диагностические меры, но и выбор методов терапевтического воздействия и прогноз на выздоровление пациента.
Симптоматика и признаки развития склерита
Наиболее выраженными симптомами склерита являются формирующаяся гиперемия и болевой синдром. Однако есть и иные признаки патологии:
- Отечность век и конъюнктивы,
- Ухудшение функциональности зрительного аппарата (симптом характерен для случаев, когда поражение затрагивает иные области глазного яблока),
- Возникновение желтых пятен на склерах,
- Светобоязнь,
- Увеличение кровеносных сосудов,
- Образование гнойных корок и выделений,
- Истончение оболочки,
- Болезненность при надавливании,
- Выпячивание глазного яблока,
- Ощущение нахождения в глазу инородного тела.
В таком виде заболевание может возникнуть у пациентов всех возрастов, в том числе у детей. Поэтому если ребенок становится капризным, у него отекают веки, появляется слезотечение и краснота, необходимо как можно скорей обратиться к педиатру за консультацией.
Многие родители не обращают внимания на образование на глазу красного пятна у ребенка или применяют меры по лечению конъюнктивита. Однако склерит является более опасной болезнью и при возникновении требует обязательной профессиональной помощи.
Причины и предрасполагающие факторы
Выделяют три основные группы причин возникновения склерита:
- Системные патологии. В данном случае болезнь может стать признаком прогрессирования заболеваний внутренних органов и систем.
- Хирургические операции на органах зрительного аппарата. Предпосылки для возникновения некротических и деструктивных изменений, а также воспаления склеры после радикального вмешательства в настоящее время изучены плохо. Как правило, воспаление локализуется только в областях, на которых была произведена операция. Для образования очагов воспаления обычно достаточно шести месяцев после хирургического вмешательства.
- Инфекционное заражение. В данном случае фактором риска является язва роговицы глаза.
Склерит может стать признаком прогрессирования следующих болезней:
- Гранулематоз,
- Узелковый полиартериит,
- Артрит,
- Болезнь Бехтерева,
- Волчанка,
- Туберкулез.
Также воспаления могут вызвать вирусы герпеса, аденовирус, пневмококковые и стрептококковые инфекции. Дополнительные факторы риска:
- Гайморит,
- Блефароконъюнктивит,
- Фронтит,
- Травматические повреждения глазного яблока,
- Воспаление легких,
- Гнойные воспаления слизистых,
- Патологии капилляров и сосудов,
- Этмоидит.
Диагностические мероприятия
Диагностика должна быть комплексной. Ее основные задачи:
- Выявление склерита как такового, дифференцирование болезни,
- Определение типа воспалительного процесса,
- Обнаружение причины возникновения патологии (если это возможно).
Для этого проводится:
- Внешний и аппаратный осмотр,
- Измерение внутриглазного давления,
- Компьютерная и магнитно-резонансная томография (при системных патологиях),
- Биомикроскопия,
- Офтальмоскопия,
- Исследование глазного дна,
- Визометрия.
Для определения причин и предпосылок могут быть назначены иные аппаратные и лабораторные исследования, а также привлечена помощь специалистов других направлений.
Методы терапевтического воздействия
Комплексная диагностика, определяющая степень и тип прогрессирования склерита, необходима для назначения правильного и эффективного лечения заболевания. Для терапии применяются три основных метода: лекарственное воздействие, физиолечение и хирургическое вмешательство. Системные патологии при этом устраняются или купируются.
Медикаменты
Для непосредственного устранения симптоматики и воспалительных процессов для местного применения назначаются:
- Глюкокортикостероидные глазные капли до шести раз в день (Дексаметазон, Гидрокортизон),
- Мази на основе преднизолона и гидрокортизона до трех раз в сутки (закладываются за нижнее веко),
- Растворы для закапываний на основе гидрохлорида адреналина, а также амидопирина,
- Антибактериальные средства (мази и капли),
- Промывания.
Дополнительно могут быть назначены антигистаминные медикаменты, иммуномодулирующие средства, препараты для коррекции обменных процессов в организме. Отдельно проводится также терапия системных заболеваний.
Физиотерапия
Отдельно физиотерапевтические методы для лечения склерита не применяются, обычно они составляют лишь дополнительный комплекс мер. В таком случае наиболее эффективны:
- Амплипульстерапия,
- Ультразвуковое воздействие,
- Фонофорез (обычно комбинируется с воздействием препаратов глюкокортикостероидного типа),
- Магнитотерапия.
В сочетании с лекарственными средствами физиолечение дает хорошие и устойчивые результаты.
Хирургическая операция
Хирургическое вмешательство является крайней мерой в наиболее тяжелых случаях прогрессирования склерита. Оно необходимо при развитии деструктивных изменений и деформаций в глубоких слоях склеры и радужки глаза, а также при абсцессах. При существенном поражении склеры и роговицы возможна пересадка.
Народные средства
Рецепты народной медицины категорически запрещено использовать без разрешения лечащего врача. Если же рекомендация от него будет получена, лучше всего применять одно из двух предлагаемых средств:
- Раствор сока алоэ. Для начала потребуется приготовить свежевыжатый сок, затем соединить его с чистой водой в соотношении один к десяти. Из полученного средства разрешено готовить примочки три-четыре раза в день, либо закапывать его с такой же частотой.
- Примочки на лекарственном отваре. В равных количествах смешать корень василька, лопуха и ромашки. Две столовые ложки смеси залить двумя стаканами горячей воды и дать настояться в течение получаса. Примочки готовить из процеженного настоя дважды в сутки.

Возможные осложнения и последствия
Осложнения склерита обычно возникают при неправильно проводимом лечении или при его отсутствии. В таких случаях наиболее вероятны:
- Астигматизм,
- Переход заболевания на роговицу с последующим снижением остроты зрения,
- Помутнение роговицы,
- Кератит,
- Иридоциклит,
- Деформация глазного яблока,
- Гнойное воспаление глаза,
- Абсцесс склеры,
- Истончение, выпячивание глаза.
В тяжелых случаях вероятен некроз тканей, слепота.
Профилактические меры
Профилактику воспаления усложняет отсутствие точных сведений о причинах и предпосылках развития болезни. Однако снизить вероятность ее возникновения возможно при помощи следующих предупреждающих мер:
- Правильная и своевременная терапия системных заболеваний,
- Лечение патологий зрительного аппарата без осложнений,
- Ежегодное посещение офтальмолога для профилактического осмотра,
- Правильная гигиена зрительного аппарата.
Важно систематически отслеживать состояние зрительного аппарата и глазного яблока и не допускать перехода воспаления в более серьезные формы.
Заключение
Склерит является опасной для зрительного аппарата и жизни пациента воспалительной патологией, прогноз от лечения которой будет во многом зависеть от причин формирования проблемы, а также построенной терапии. Чтобы не допустить осложнений от возникновения воспаления, важно своевременно обратиться к врачу при обнаружении болезненности и красноты. В дальнейшем необходимо точно следовать всем предписаниям медицинского работника.